MR.Cole_Photographer / Moment / Getty Images
Če ste vi ali nekdo v vaši družini razvili sladkorno bolezen, se morda sprašujete, ali je genetska. Obstajajo različne vrste diabetesa, pri katerih imajo vsi dejavniki tveganja, ki prispevajo k vzroku.
Če imate mamo, očeta, brata ali sestro s sladkorno boleznijo, obstaja večje tveganje, da se bo razvila v primerjavi z nekom, ki je nima. Toda diabetesa ne povzroča samo genetika, in če imate sorodnika z boleznijo, še ne pomeni, da ga boste popolnoma preboleli.
V nekaterih primerih, kot je diabetes tipa 2, ima življenjski slog pomembno vlogo in zgodnje presejanje lahko prepreči ali zadrži razvoj bolezni. Prav tako lahko identifikacija genov pomaga raziskovalcem in zdravnikom pri napovedovanju diagnoze diabetesa in razvoju individualnih načrtov zdravljenja, ki so optimalni za nadzor glukoze in spreminjanje napredovanja bolezni.
Preberite več o vlogi genetike pri razvoju diabetesa, presejanju, korakih, ki jih lahko uporabite za preprečevanje ali odložitev nekaterih vrst diabetesa, in o tem, kako lahko elementi okolja vplivajo na različne vrste diabetesa.
Vloga genetike pri diabetesu
Nekatere genetske predispozicije povečujejo verjetnost razvoja diabetesa. Ampak, ker imate genetske dejavnike tveganja, še ne pomeni, da boste popolnoma razvili diabetes.
Sčasoma so raziskovalci odkrili povezavo med določenimi geni in razvojem diabetesa. Ocenjuje se, da imata diabetes tipa 1 in 2 zapleteno genetsko etiologijo, saj je vpletenih več kot 40 genov / lokusov, ki vplivajo na dejavnike okolja / življenjskega sloga.
Identificirani geni imajo različne funkcije in dolžnosti, ki lahko vplivajo na nadzor krvnega sladkorja. Takšne funkcije vključujejo vplivanje na izražanje drugih genov, nadzor sproščanja insulina, črpanje glukoze v celice in pospešitev razgradnje glukoze.
Toda poleg genov mora nekaj v okolju sprožiti tudi diabetes. Na primer, pri otrocih z genetsko nagnjenostjo k diabetesu tipa 1 so raziskovalci ugotovili, da so virusi, hladno vreme, zgodnje uvajanje hrane in ali so dojeni vse spremenljivke, ki lahko igrajo pomembno vlogo pri razvoju diabetesa tipa 1.
Diabetes tipa 1
Sladkorna bolezen tipa 1 je avtoimunska bolezen, pri kateri telo napačno napade beta celice trebušne slinavke, zaradi česar se oseba zanese na inzulin v obliki infuzije ali injekcije. Ocenjuje se, da 1,6 milijona Američanov živi s sladkorno boleznijo tipa 1.
Ljudje, ki so gensko nagnjeni k sladkorni bolezni tipa 1, so v večji nevarnosti, da jih razvijejo, vendar to ne pomeni, da jo bodo popolnoma dobili.
Ameriško združenje za sladkorno bolezen navaja: "Če ste moški s sladkorno boleznijo tipa 1, je verjetnost, da bo vaš otrok zbolel za sladkorno boleznijo 1 proti 17. Če ste ženska s sladkorno boleznijo tipa 1 in se je vaš otrok rodil pred 25. letom, je vaš otrok tveganje je 1 na 25; če se je vaš otrok rodil po dopolnjenem 25 letu, je tveganje vašega otroka 1 na 100.
Raziskovalci so tudi ugotovili, da so med sorodniki prve stopnje ogroženi bratje in sestre tistih s sladkorno boleznijo tipa 1 kot potomci staršev (tako očetov kot mater), ki imajo diabetes tipa 1.
Po podatkih Ameriškega združenja za sladkorno bolezen ima večina belcev s sladkorno boleznijo tipa 1 gene, imenovane HLA-DR3 ali HLA-DR4, ki so povezani z avtoimunsko boleznijo. Sumljivi geni v drugih etničnih skupinah lahko ljudi ogrozijo.
Na primer, znanstveniki verjamejo, da lahko gen HLA-DR9 ogrozi temnopolte ljudi, gen HLA-DR9 pa Japonce. Medtem ko so nekateri geni pogostejši napovedovalci diabetesa tipa 1, je potrjenih približno 40 genskih markerjev.
Samo genetska nagnjenost ni dovolj, da bi povzročila diabetes tipa 1. In nekateri ljudje lahko razvijejo sladkorno bolezen tipa 1, čeprav je nima nihče v njihovi družini. Ocenjuje se, da 85% ljudi z diagnozo diabetesa tipa 1 nima družinske anamneze bolezni.
Diabetes tipa 2
Za sladkorno bolezen tipa 2 je značilna insulinska rezistenca in postopna izguba funkcije beta celic (beta celice so celice, ki jih najdemo v trebušni slinavki in so odgovorne za tvorjenje inzulina), kar lahko povzroči povišan krvni sladkor.
Mnogi ljudje s sladkorno boleznijo tipa 2 imajo lahko tudi druga osnovna zdravstvena stanja, kot so povišan krvni tlak, holesterol in prekomerna teža v predelu trebuha. V preteklosti so sladkorno bolezen tipa 2 pogosto imenovali sladkorna bolezen pri odraslih, zdaj pa vemo, da lahko ta bolezen prizadene tudi otroke.
Genetska komponenta diabetesa tipa 2 je zapletena in se še naprej razvija. Obstaja veliko genov, ki so bili ugotovljeni pri ljudeh s sladkorno boleznijo tipa 2.
Nekateri geni so povezani z odpornostjo na inzulin, drugi pa z delovanjem beta celic. Znanstveniki še naprej raziskujejo gene, ki sodelujejo pri razvoju diabetesa tipa 2 in njihovo vlogo pri napredovanju in zdravljenju bolezni. Študije so pokazale široko paleto variabilnosti, od 20% do 80%, glede dednosti diabetesa tipa 2.
Življenjsko tveganje za razvoj diabetesa tipa 2 je 40% za posameznike, ki imajo enega od staršev s sladkorno boleznijo tipa 2, in 70%, če sta prizadeta oba starša. Tudi ljudje z družinsko anamnezo pri sorodnikih prve stopnje naj bi imeli trikrat večjo verjetnost, da bodo razvili bolezen.
Toda genetski dejavniki niso edino tveganje. Okoljski dejavniki, vedenjski dejavniki in skupno okolje lahko vplivajo tudi na tveganje.
Ameriško združenje za sladkorno bolezen poudarja, da ima sladkorna bolezen tipa 2 močnejšo povezavo z družinsko anamnezo kot sladkorna bolezen tipa 1, vendar imajo vlogo tudi okoljski in vedenjski dejavniki, intervencijske strategije pa lahko pomagajo preprečiti ali odložiti diagnozo diabetesa.
Gestacijski diabetes
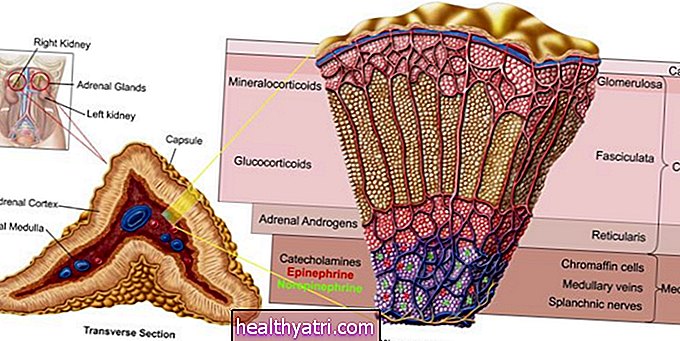
Gestacijski diabetes se pojavi med nosečnostjo, ko se poviša raven glukoze v krvi. Posteljica dojenčku zagotavlja hranila za rast in uspevanje. Med nosečnostjo proizvaja tudi različne hormone.
Nekateri od teh hormonov blokirajo učinek insulina in lahko otežijo nadzor krvnega sladkorja po obroku. Običajno se to zgodi okoli 20-24 tednov nosečnosti, zato se ljudje v tem času pregledujejo zaradi gestacijskega diabetesa.
Običajno trebušna slinavka proizvaja več insulina, da nadomesti hormonsko rezistenco na inzulin. Nekateri ljudje ne morejo slediti proizvodnji insulina, kar ima za posledico povišan krvni sladkor in se konča z diagnozo gestacijskega diabetesa. Večina ljudi nima simptomov.
Domneva se, da gestacijski diabetes povzroča kombinacija genetskih in okoljskih dejavnikov tveganja. Predlagana je genetska nagnjenost, saj se združuje v družine.
Pri ljudeh z gestacijskim diabetesom je bilo ugotovljenih več genov. Zdi se tudi, da obstaja povezava med gestacijskim diabetesom in geni za diabetes mellitus pri mladostnikih (MODY).
Mnogi ljudje z diagnozo gestacijskega diabetesa imajo ožjega družinskega člana, kot je starš ali brat ali sestra z boleznijo ali drugo obliko diabetesa, kot je diabetes tipa 2.
Vendar je pomembno opozoriti, da genetska nagnjenost še ne pomeni, da boste samodejno zboleli za nosečnostjo. Drugi dejavniki tveganja vključujejo gestacijsko starost, telesno težo, stopnjo aktivnosti, prehrano, prejšnje nosečnosti, kajenje. Vzdrževanje ustreznega nadzora sladkorja v krvi je pomembno za zdravje matere in otroka.
Genetsko testiranje
Genetsko testiranje diabetesa je zapleteno, saj lahko pri nekaterih vrstah diabetesa, kot je diabetes tipa 2, majhne različice več različnih vrst genov privedejo do diagnoze.
Genetsko testiranje je dragoceno in lahko pomaga pri učinkovitem zdravljenju, če se uporablja za prepoznavanje nekaterih monogenskih (mutacija enega gena) oblik diabetesa, kot sta novorojenčki in MODY. V teh primerih je genetsko testiranje pomembno, ker ljudje z MODY pogosto dobijo napačno diagnozo.
Zdravniki pogosto priporočajo genetsko testiranje, kadar se zdi, da je diagnoza diabetesa netipična. Na primer, oseba, stara približno 25 let, ki ima nenormalne sladkorje v krvi in nima tipičnih dejavnikov tveganja za diabetes tipa 1 ali tipa 2, ima lahko MODY.
Genetska diagnoza MODY poleg tega omogoča identifikacijo ogroženih družinskih članov prve stopnje, ki imajo 50% možnosti, da podedujejo gensko mutacijo.
Vendar je ena od težav ta, da včasih zavarovanje zavrača kritje za genetsko testiranje, tudi če ljudje ustrezajo merilom, zaradi česar lahko zdravniki zgrešijo MODY diagnozo. Raziskovalci nenehno poskušajo najti načine, kako gensko testiranje narediti stroškovno učinkovitejše.
Nekateri geni in protitelesa lahko pomagajo napovedati diagnozo diabetesa tipa 1. Če sumite, da imate vi ali vaš otrok večje tveganje za razvoj diabetesa tipa 1, boste morda upravičeni do presejanja tveganj, ki ga ponuja študija TrialNet Pathway to Prevention.
Ta pregled tveganj je brezplačen za svojce ljudi s sladkorno boleznijo tipa 1 in uporablja krvni test za odkrivanje tveganja, preden se pojavijo simptomi. Ljudje, za katere je bilo ugotovljeno, da so v zgodnji fazi razvoja diabetesa tipa 1, so lahko tudi upravičeni do študije o preprečevanju. Vprašajte svojega zdravstvenega delavca, ali je na voljo gensko testiranje in kako koristno je pri določanju, ali boste zboleli za sladkorno boleznijo.
Trenutno raziskovalci ne menijo, da je genetsko testiranje pomembno pri diagnozi diabetesa tipa 2. Ker obstaja toliko različic genov in podtipov diabetesa tipa 2, se jim zdi, da je treba na tem področju narediti boljše metode in več raziskav, preden ga začnemo uporabljati v praksi.
Noseče osebe so med 20-24 tedni pregledane na gestacijski diabetes. Vendar pa tako kot pri diabetesu tipa 2 tudi pri poligenskem gestacijskem diabetesu gensko testiranje še ni klinično koristno zaradi razmeroma majhnega tveganja, ki ga pojasnjujejo znane genetske različice.
Po drugi strani pa raziskovalci najdejo vrednost pri genetskem testiranju monogenskih oblik, zlasti MODY, za določitev zdravljenja in vodenja nosečnosti.
Ali lahko zmanjšate tveganje?
Čeprav družinska anamneza povečuje tveganje, pa samo genetska nagnjenost ne pomeni, da boste razvili diabetes. Če imate družinsko anamnezo gestacijskega diabetesa ali diabetesa tipa 2, obstajajo načini za zmanjšanje tveganja za razvoj bolezni.
Vzdržujte zdravo težo ali hujšajte, če imate prekomerno telesno težo, zlasti v predelu trebuha, da zmanjšate tveganje. Tudi zmerno zmanjšanje telesne teže, približno 5% do 10% izgube teže, lahko zmanjša vaše tveganje. Nosečnicam lahko počasi kot pretirano pridobivanje kilogramov pomaga preprečevati gestacijski diabetes.
Ostanite aktivni. Prizadevajte si za vadbo vsaj 150 minut na teden in se izogibajte daljšemu sedenju.
Jejte več rastlin, kot so sadje, zelenjava, stročnice, oreški, semena in polnozrnata žita. To je povezano tudi z manjšim tveganjem za razvoj diabetesa tipa 2.
Pomembno je vzdrževanje zdravja in redni pregledi. Če ste se pred kratkim zredili ali se počutite zelo počasni in utrujeni, se vam lahko poviša krvni sladkor, za katerega je značilna odpornost na inzulin.
Pregled
Ker se sladkorna bolezen tipa 2 pogosto razvije, lahko ljudje več let hodijo z okvarjeno toleranco za glukozo (odpornost na inzulin) ali prediabetesom, ne da bi vedeli. Če se to stanje zgodaj zboli, boste morda lahko preprečili ali odložili pojav diabetesa. Presejanje je priporočljivo, če imate katerega od naslednjih dejavnikov tveganja:
- Starejši od 45 let: Če so vaši rezultati normalni, je treba testiranje ponoviti vsaj v triletnih presledkih, pri čemer je treba upoštevati pogostejša testiranja glede na začetne rezultate (tiste s prediabetesom je treba testirati letno)
- Visok ITM: ITM več kot 25 kg / m2 ali obseg pasu več kot 40 palcev pri moških ali 35 centimetrov pri ženskah je dejavnik tveganja. Meja ITM za Azijske Američane je nižja (23 kg / m2)
- Pripadajo prebivalstvu z visokim tveganjem: Prebivalstvo z večjim tveganjem za prediabetes vključuje temnoameriške, latinskoameriške, indijanske, indijanske, aljaške, azijske in pacifiške otoke
- Družinska anamneza: Sem spada starš ali brat ali sestra s sladkorno boleznijo.
- Gestacijski diabetes: Gestacijski diabetes v preteklosti ali rojstvo otroka, ki tehta več kot 9 kilogramov, sta dejavnika tveganja.
- Življenjski slog: Običajno je dejavnik tveganja telesno neaktiven življenjski slog.
- Hipertenzija: to je opredeljeno kot krvni tlak, ki je enak ali večji od 140/90 mmHg, ali zdravljenje z hipertenzijo.
- Visoka raven maščob in holesterola: če imate nizko raven holesterola lipoproteinov visoke gostote (HDL) ali visoke ravni trigliceridov, imate večje tveganje.
- Predispozicijski pogoji: Sem spadajo acanthosis nigricans, brezalkoholni steatohepatitis, sindrom policističnih jajčnikov in aterosklerotične bolezni srca in ožilja.
- Zdravila: Atipični antipsihotiki ali glukokortikoidi povečajo tveganje.
Obstaja nekaj neinvazivnih testov, ki vas lahko opozorijo, če imate večje tveganje za razvoj diabetesa tipa 2. Sem spadajo hemoglobin A1C, krvni tlak, holesterol in trigliceridi.
Druge stvari, ki jih je treba upoštevati
Včasih lahko ljudje, ki imajo v družini zgodovino gestacijskega diabetesa, med nosečnostjo razvijejo sladkorno bolezen, kljub prizadevanjem, da bi povečanje telesne mase ostalo v zdravih mejah, gibanju in prehrani z vlakninami. Če se to zgodi, se ne pretepite.
Nosečniški hormoni in odpornost proti insulinu (kar je značilno med nosečnostjo) lahko nekaterim z genetskim tveganjem otežijo nadzor krvnega sladkorja v nosečnosti. Vaša zdravniška ekipa vam bo pomagala doseči cilje glede krvnega sladkorja med nosečnostjo in se prepričati, da ste z otrokom zdravi in uspešni.
Po rojstvu otroka se mora sladkor v krvi normalizirati. Še vedno pa je pomembno, da se še naprej dobro uravnoteženo prehranjujete, vzdržujete zdravo težo in se gibate; ti koraki lahko pomagajo zmanjšati tveganje za razvoj diabetesa tipa 2 kasneje v življenju.
Čeprav diabetesa tipa 1 ni mogoče preprečiti ali pozdraviti, bodo genetska nagnjenost k diabetesu tipa 1 pomembna redna cepljenja in obiski bolnikov.
Cepiva za preprečevanje diabetesa tipa 1 ni, vendar nekatere raziskave kažejo, da lahko virusi pri ljudeh, ki so nagnjeni, sprožijo diabetes tipa 1. Zato lahko preprečevanje ulova teh virusov zmanjša tveganje za razvoj diabetesa.
Razumevanje opozorilnih znakov diabetesa tipa 1 bo tudi pomagalo preprečiti nevarne razmere, kot je diabetična ketoacidoza. Čeprav dokazano zdravilo ni, znanstveniki še naprej napredujejo pri razvoju boljših načinov za obvladovanje bolezni. Poleg tega bodo organizacije še naprej vlagale čas v raziskovanje in razvijanje načinov za zdravljenje te bolezni.
Beseda iz zelo dobrega
Obstaja genetska komponenta za razvoj diabetesa, vendar to ni edini element. Tudi dejavniki življenjskega sloga, sprožilci okolja in druge zdravstvene razmere lahko igrajo vlogo pri razvoju bolezni.
Obstaja veliko različnih vrst diabetesa, zato je vaše tveganje odvisno od tega, do katere vrste diabetesa ste genetsko nagnjeni. Če imate pomisleke glede družinske anamneze diabetesa, se posvetujte z zdravniško ekipo.
Genetsko testiranje v nekaterih primerih morda ni v pomoč; lahko pa vas pregledajo zaradi bolezni. Izobraženi boste o svojem individualnem tveganju, ukrepih za njegovo preprečitev ali odložitev (če je mogoče) in strategijah obvladovanja.













-hearing-test.jpg)