wera Rodsawang / Getty Images
Ključni zajtrki
- Novo cepivo RNA (mRNA) je postalo prvo cepivo COVID-19, odobreno za nujno uporabo v ZDA
- Raziskovalci pripravljajo 10 različnih obstoječih modelov cepiv, da bi ustvarili cepiva COVID-19
- Za izkoreninjenje COVID-19 mora biti cepivo učinkovito vsaj 70%
- Hitro sledenje cepivu pomeni izogibanje zaščitnim ukrepom
Tekma po iskanju varnega in učinkovitega cepiva proti COVID-19 (koronavirusna bolezen 2019) je brez primere v sodobni medicinski zgodovini. Ne od pandemije aidsa, če bi se v osemdesetih in devetdesetih letih znanstveniki, vlade in podjetja združevali v usklajenih prizadevanjih za izmenjavo znanja in virov, ki bi lahko nekoč privedli do razvoja popolnoma zaščitnega cepiva.
Tako kot pri pandemiji AIDS-a se morajo tudi o virusu veliko naučiti.
Toda upanje je. Od decembra 2020 je bilo v Severni Ameriki, Evropi in Aziji v aktivnem razvoju najmanj 233 kandidatov za cepiva, da bi do leta 2021 vsaj enega v celoti ponudili na trg.
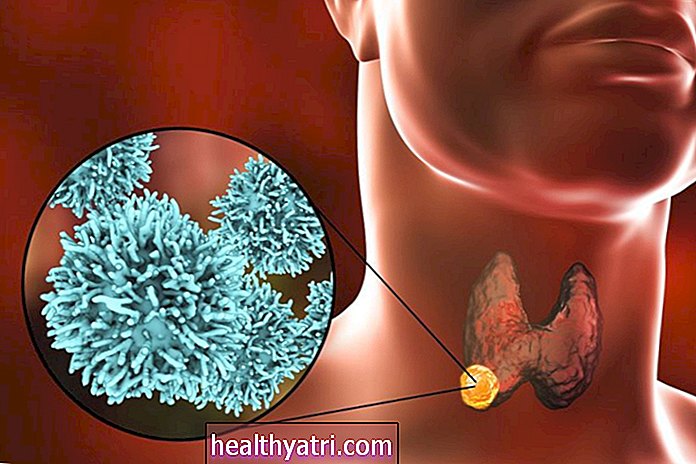
Uprava za prehrano in zdravila (FDA) je 11. decembra izdala dovoljenje za uporabo v sili za kandidata za cepivo COVID-19, ki sta ga skupaj razvila Pfizer in BioNTech. Ta uporaba v sili je dovoljena za osebe, stare 16 let in več. Drug kandidat za cepivo COVID-19 iz Moderne je dobil dovoljenje za nujno uporabo 18. decembra. Obe cepivi sta novi cepivi proti selitveni RNA (mRNA), ki vsebuje genetska navodila za naše imunske celice, da postanejo del beljakovine, ki sproži imunski odziv na COVID -19.
Zakaj je to pomembno
Ne glede na to, kako izzivi se zdijo zastrašujoči, ostaja cepivo najučinkovitejši način za preprečevanje globalnih zapor in ukrepov za socialno distanciranje, ki so opredelili zgodnjo pandemijo COVID-19.
Cilji in izzivi
Časovnica sama predstavlja ogromne izzive. Glede na to, da se cepiva od začetka predkliničnih raziskav do končnih regulativnih odobritev razvijejo v povprečju 10,71 leta, je naloga znanstvenikov stiskanje časovnice na način, ki je v raziskavah cepiv v glavnem ni mogoče slišati.
Da bi bilo cepivo sposobno za preživetje, mora biti varno, poceni, stabilno, enostavno izdelano v proizvodnem obsegu in enostavno uporabiti čim večjemu številu 7,8 milijard ljudi, ki živijo na planetu.
Če pa bo cepivo končalo pandemijo, bo moralo imeti visoko stopnjo učinkovitosti, celo višjo od učinkovitosti cepiva proti gripi. Vse, kar manjka od tega, lahko omeji širjenje okužb, vendar jih ne ustavi.
Le 6% cepiv v razvoju je od predkliničnih raziskav do sprostitve na trg.
Učinkovitost cepiva
Po mnenju Svetovne zdravstvene organizacije (WHO) mora cepivo popolnoma izkoreniniti COVID-19 in mora biti najmanj 70-odstotno učinkovito na populacijski osnovi in zagotavljati trajno zaščito vsaj eno leto. Na tej ravni bi bil virus manj sposoben mutirati, ko prehaja od osebe do osebe, in bolj verjetno je, da bo ustvaril čredno imunost (v kateri veliki deli prebivalstva razvijejo imunsko odpornost proti virusu).
Ta merila so neverjetno ambiciozna, vendar ne nemogoča.
S 60-odstotno učinkovitostjo WHO trdi, da se izbruhi še vedno pojavljajo in da imuniteta črede ne bi bila dovolj agresivna, da bi končala pandemijo.
Cepivo COVID-19 s 50-odstotno učinkovitostjo, čeprav je koristno za posameznike z visokim tveganjem, ne bi niti preprečilo izbruhov niti zmanjšalo stresa na prvih zdravstvenih sistemih v primeru izbruha.
Po podatkih Centrov za nadzor in preprečevanje bolezni (CDC) je bila na primer v sezoni gripe 2019–2020 učinkovitost cepiva proti gripi manjša od 45%. Nekatere posamezne komponente cepiva so bile učinkovite le 37%.
Cepiva proti mRNA za COVID-19
Pfizer je 18. novembra objavil, da je preskus v fazi III cepiva pokazal 95-odstotno učinkovitost proti COVID-19. Moderna je 30. novembra napovedal, da je preskus v fazi III cepiva pokazal 94-odstotno učinkovitost proti COVID-19 na splošno in tudi 100-odstotno učinkovitost proti hudi bolezni Za te preskuse še vedno čaka medsebojni pregled.
Zdravstveni organi lahko odobrijo cepivo z manj kot optimalno učinkovitostjo, če koristi (zlasti za starejše in revne) odtehtajo tveganja.
Stroški
Cepiva ni mogoče šteti za izvedljivo, če ni cenovno dostopno.
Za razliko od cepiva proti gripi, ki ga množično proizvajajo z vbrizgavanjem piščančjih jajc z virusom, se niti COVID-19 niti kateri koli njegov bratranec proti koronavirusu (na primer SARS in MERS) ne more razmnoževati v jajcih. Zato je potrebna popolnoma nova proizvodna tehnologija, ki ustreza obsegu proizvodnje letnega cepiva proti gripi, od katerega se v ZDA vsako leto dobavi več kot 190 milijonov odmerkov.
Nova genetska cepiva, vključno s kandidatoma za cepiva Pfizer-BioNTech in Moderna, se razvijajo v epruvetah ali rezervoarjih. Ni jih treba gojiti v jajcih ali celicah, kar prihrani čas in stroške razvoja, čeprav bi jih prvič množično proizvajali, tako da bi bili polni stroški in veliko logistike še vedno neznano.
ZDA imajo pogodbe za nakup odmerkov kandidatov za cepivo mRNA od Pfizer-BioNTech in Moderne, vendar stroški in dostopnost teh in drugih cepiv v mnogih državah po svetu še vedno niso določeni.
Ameriška vlada ima s podjetji Pfizer in BioNTech pogodbo za začetno naročilo 100 milijonov odmerkov za 1,95 milijarde dolarjev in pravice za pridobitev do 500 milijonov dodatnih odmerkov. Tisti, ki prejmejo cepivo, ga dobijo brezplačno, cepivo pa je dobilo tudi dovoljenje za nujno uporabo v Veliki Britaniji, Bahrajnu, Savdski Arabiji, Kanadi in Mehiki.
Zvezna vlada ima z Moderno pogodbo v višini 1,5 milijarde dolarjev za 100 milijonov odmerkov cepiva in možnost pridobitve dodatnih 400 milijonov odmerkov (že je zahtevala dodatnih 100 milijonov). Prav tako je pomagal financirati njegov razvoj s pogodbo v višini 955 milijonov dolarjev, s čimer je začetna vsota znašala 2,48 milijarde dolarjev. Če bo prejel nujno dovoljenje, jo bodo ljudje v ZDA dobili tudi brezplačno.
Porazdelitev
Po razvoju cepiv COVID-19 je naslednji izziv pravična razporeditev, zlasti če je proizvodna zmogljivost omejena. To zahteva obsežne epidemiološke raziskave, da bi ugotovili, katere populacije so v največji nevarnosti za bolezni in smrt.
Da bi se izognili tem pomislekom, so nekateri strokovnjaki priporočili, da se sredstva namenijo preizkušenim modelom cepiv, za katere je verjetneje, da jih je mogoče prilagoditi, in ne eksperimentalnim, ki bodo morda potrebovali milijarde dolarjev strukturnih naložb, še preden bo prva dodelitev cepiva proizvedeno.
Večje naložbe so bile vložene v eksperimentalne, četudi predstavljajo izzive za množično distribucijo, vključno z morebitnimi stroški in zahtevami glede zelo hladne temperature za cepivo Pfizer-BioNTech, ki potrebuje posebne zamrzovalnike.
Pfizer in BioNTech načrtujeta globalno proizvodnjo do 50 milijonov odmerkov leta 2020 in do 1,3 milijarde odmerkov do konca leta 2021. Moderna načrtuje proizvodnjo približno 20 milijonov odmerkov, pripravljenih za pošiljanje v ZDA do konca leta Leta 2020 in svetovna proizvodnja od 500 do 1 milijarde odmerkov v letu 2021.
Etične dileme
Hitro sledenje cepivu zmanjšuje nekatera preverjanja in ravnovesja, namenjena varovanju ljudi. To ne pomeni, da je to nemogoče. Preprosto zahteva večji nadzor regulativnih nadzornih organov, kot so WHO, Nacionalni inštitut za zdravje (NIH), Evropska agencija za zdravila (EMA) in kitajska uprava za hrano in zdravila (CFDA), da bi zagotovili varno izvajanje raziskav. in etično.
Tudi z večjim regulativnim nadzorom je tekma po izdelavi tržnega cepiva v dveh letih vzbudila zaskrbljenost med etiki, ki trdijo, da cepiva ne morete hitro razvitiinvarno.
"Študije izzivov" na primer vključujejo rekrutiranje predhodno neokuženih, zdravih mladih odraslih, ki so po cepljenju s cepivom kandidatom neposredno izpostavljeni COVID-19. Naslednji korak bi bil zaposlitev odraslih z večjim tveganjem v tradicionalnem dvojno slepem preskušanju. Medtem ko se takšni izzivi uporabljajo pri manj smrtonosnih boleznih, kot je gripa, je namerno izpostavljanje ljudi COVID-19 precej bolj tvegano.
Ko se raziskave COVID-19 premikajo od predkliničnih študij k večjim preskušanjem na ljudeh, bodo takšne dileme pritiskale na regulatorje, da se odločijo, katera tveganja na tej novi meji so "sprejemljiva" in katera ne.
Kje začeti
Znanstveniki pri razvoju svojih modelov cepiv COVID-19 (imenovane platforme) ne začenjajo iz nič. Obstajajo ne samo učinkovita cepiva, ki temeljijo na sorodnih virusih, ampak tudi eksperimentalna, ki so pokazala delno zaščito pred koronavirusi, kot sta MERS in SARS.
COVID-19 spada v veliko skupino virusov, imenovanih virusi RNK, ki vključujejo ebolo, hepatitis C, HIV, gripo, ošpice, steklino in številne druge nalezljive bolezni. Ti so nadalje razdeljeni na:
- Virusi RNK skupine IV: Vključujejo koronaviruse, viruse hepatitisa, flaviviruse (povezane z rumeno mrzlico in vročino Zahodnega Nila), poliovirus in rinoviruse (eden od več virusov prehlada
- Coronaviridae: Družina virusov RNA skupine IV, ki vključuje štiri seve koronavirusa, povezane s prehladom, in tri, ki povzročajo hude bolezni dihal (MERS, SARS in COVID-19)
Vpogled v te viruse, pa naj bo še tako majhen, lahko raziskovalcem zagotovi dokaze, potrebne za izgradnjo in testiranje njihovih platform. Tudi če platforma odpove, lahko raziskovalce usmeri v smer bolj uspešnih.
Tudi med številnimi virusi RNK skupine IV je od prvega cepiva proti rumeni mrzlici leta 1937 razvita le peščica cepiv (otroška paraliza, rdečke, hepatitis A, hepatitis B). Zaenkrat še ni cepiv za koronaviruse ki so v celoti odobreni in licencirani v ZDA.
Modeli za razvoj cepiv
Tekmo po iskanju učinkovitega cepiva COVID-19 v veliki meri usklajujejo SZO in svetovni partnerji, kot je nedavno ustanovljena Koalicija za inovacije v zvezi s pripravljenostjo na epidemije (CEPI). Vloga teh organizacij je nadzorovati raziskovalno krajino, tako da se lahko viri usmerijo na najbolj obetavne kandidate.
CEPI je predstavil različne platforme, ki jih lahko uporablja COVID-19. Nekateri posodobljeni modeli temeljijo na cepivih proti otroški paralizi Salk in Sabin v petdesetih in šestdesetih letih. Druga so cepiva naslednje generacije, ki se pri dihalnih celicah opirajo na genski inženiring ali nove sisteme za dostavo (imenovani vektorji).
beljakovinska cepiva
Vsaka od predlaganih platform ima prednosti in slabosti. Nekatere vrste cepiv se zlahka izdelajo v proizvodnem obsegu, vendar so bolj splošne v odzivu (in zato je manj verjetno, da bodo dosegle stopnje učinkovitosti, potrebne za odpravo pandemije). Drugi novejši modeli lahko izzovejo močnejši odziv, vendar je malo znanega o tem, koliko bi lahko stalo cepivo ali če bi ga lahko izdelali v svetovnem merilu.
Od desetih platform cepiv, ki jih je opisal CEPI, pet pri ljudeh nikoli ni izdelalo izvedljivega cepiva. Kljub temu so nekateri (na primer platforma o cepivih DNA) ustvarili učinkovita cepiva za živali.
Postopek razvoja cepiva
Tudi če bodo faze razvoja cepiv stisnjene, bo postopek odobritve cepiv COVID-19 ostal bolj ali manj enak. Faze lahko razdelimo na naslednji način:
- Predklinična stopnja
- Klinični razvoj
- Regulativni pregled in odobritev
- Predelovalne dejavnosti
- Nadzor kakovosti
Predklinična faza je obdobje, v katerem raziskovalci zbirajo podatke o izvedljivosti in varnosti, skupaj z dokazi iz prejšnjih študij, da jih predložijo vladnim regulatorjem v odobritev testiranja. V ZDA FDA nadzira ta postopek. Druge države ali regije imajo svoje regulativne organe.
Klinični razvoj je stopnja, v kateri se dejansko izvajajo raziskave na ljudeh. Obstajajo štiri faze:
- Cilj I. faze je najti najboljši odmerek z najmanj neželenimi učinki. Cepivo bodo testirali v majhni skupini z manj kot 100 udeleženci. Približno 70% cepiv preide to začetno fazo.
- Faza II razširja testiranje na več sto udeležencev glede na odmerek, ki se šteje za varen. Razčlenitev udeležencev se bo ujemala s splošno demografsko skupino ljudi, ki jim grozi COVID-19. Približno tretjina kandidatov za fazo II bo prišla do faze III.
- Faza III vključuje na tisoče udeležencev na več mestih, ki so naključno izbrani, da dobijo pravo cepivo ali placebo. Te študije so običajno dvojno slepe, tako da niti raziskovalci niti udeleženci ne vedo, katero cepivo se daje. To je stopnja, ko večina cepiv odpove.
- Faza IV poteka po odobritvi cepiva in še nekaj let nadaljuje z ocenjevanjem dejanske učinkovitosti in varnosti cepiva. Ta faza je znana tudi kot "nadzor po začetku trženja".
Cepiva COVID-19: Bodite na tekočem, katera cepiva so na voljo, kdo jih lahko dobi in kako varna so.
Čas
Ne glede na to, kako enostaven je postopek, poleg odpovedi cepiva obstaja več stvari, ki lahko postopku dodajo mesece ali leta. Med njimi je tudi čas. Čeprav bi bilo treba kandidata za cepivo v idealnem primeru preizkusiti med aktivnim izbruhom, je težko vedeti, kje in kdaj se lahko zgodi.
Tudi na prizadetih območjih, kot sta New York in Wuhan na Kitajskem, kjer se zdi nadaljnji izbruh neizbežen, lahko uradniki javnega zdravja posežejo po preprečevanju bolezni z ukrepi, na primer zahtevajo, da se ljudje ponovno izolirajo. To je pomembno, da so ljudje zdravi, vendar lahko preskusi cepiv podaljšajo celo sezono ali leto.
Kandidati za cepiva v cevovodu
Od decembra 2020 je za klinične raziskave odobrenih 56 kandidatov za cepivo, medtem ko jih je več kot 165 v predklinični fazi in čaka na regulativno odobritev.
Med odobrenimi platformami za testiranje so najpogostejša inaktivirana cepiva. Sem spadajo beljakovinske podenote, ki namesto celotnega virusa uporabljajo antigene (komponente, ki najbolje spodbujajo imunski sistem), in celična inaktivirana cepiva, nekatera pa za povečanje odziva protiteles uporabljajo sredstva za povečanje, kot je aluminij.
Tudi cepiva proti RNA in DNA so dobro zastopana, kot tudi vektorska cepiva, ki uporabljajo deaktivirane viruse prehlada za prenos cepiv neposredno v celice.
Dodatne platforme vključujejo virusom podobne delce, vektorska cepiva v kombinaciji s celicami, ki predstavljajo antigen, in živo oslabljeno cepivo, ki uporablja oslabljeno živo obliko COVID-19 za spodbujanje imunskega odziva.
(Združeno kraljestvo)
(Kitajska)
(Združene države)
(Združene države)
(Združene države)
(Kitajska)
(Kitajska)
(Kitajska)
(Združene države)
(Kitajska)
(Združene države)